 |
Ministerio de Salud, Desarrollo Social y DeportesCoronavirusRecomendaciones para el Equipo de Salud de Mendoza |
Confirmación del primer caso importado de COVID-19 en la República Argentina
Ante la confirmación de un caso de COVID-19 en la Ciudad Autónoma de Buenos Aires, el Ministerio de Salud de la Nación insta a los equipos de salud a intensificar la vigilancia de casos de fiebre y uno o más síntomas respiratorios (tos, dificultad respiratoria, odinofagia) provenientes de zonas con circulación activa del nuevo coronavirus SARS-Cov-2 o contacto de un caso confirmado, e implementar las recomendaciones vigentes para la etapa de contención. Así mismo, se recuerdan las recomendaciones de consulta precoz ante la presencia de síntomas refiriendo el antecedente para la atención inmediata.
Situación Actual
El día 02/03 un efector privado de la Ciudad de Buenos Aires notificó al Sistema Nacional de Vigilancia de la Salud un caso sospechoso de COVID-19. Se trata de un paciente de sexo masculino, de 43 años de edad, con antecedente de viaje al norte de Italia y España. El día 01/03 regresa al país y ante presencia de fiebre consulta refiriendo tos y odinofagia de 48 horas de evolución. Ante la sospecha de COVID-19 se interna para aislamiento y estudio, se realiza la correspondiente toma de muestra el día 02/03. El 03/03 el Laboratorio Nacional de Referencia (Servicio de Virosis Respiratorias del INEI-ANLIS “Carlos Malbrán”) confirmó el diagnóstico de COVID- 19, con asilamiento de SARS-CoV-2, por técnica de rt-PCR.
El paciente se encuentra en buen estado general. Los Ministerios de Salud de la Nación y de la Ciudad de Buenos Aires se encuentran realizando la investigación epidemiológica para seguimiento y monitoreo de los contactos estrechos (6 pasajeros y un familiar). Todos ellos en la Ciudad Autónoma de Buenos Aires, en seguimiento por la jurisdicción.
Situación Nacional:
Hasta el momento se han notificado al Sistema Nacional de Vigilancia de la Salud (SNVS2.0) 51 casos para investigación de COVID-19. De los cuales, 30 se descartaron por criterios epidemiológicos y 21 cumplieron con la definición de caso sospechoso (16 fueron descartados por laboratorio, 1 fue confirmado para SARS-Cov-2 y 4 están en estudio).
Situación Internacional:
Desde el 31 de diciembre de 2019 y hasta el 3 de marzo de 2020, se notificaron más de 90.000 casos de COVID-19, incluidas más de 3.000 muertes y afectando a más de 70 países. Actualmente, la tasa de letalidad de la enfermedad es 3,42%.
Los países con mayor número de casos fuera de China son Corea del Sur (4812), Italia (1835), Irán (1501), Japón (254), Francia (178), Alemania (157) y España (114).
En América se notificaron casos en Estados Unidos de América (89), Canadá (24), Ecuador (6), México (5), Brasil (2) y República Dominicana (1) y Chile (1).
Antecedentes:
El 7 de enero de 2020, las autoridades de la República Popular de China identificaron un nuevo tipo de coronavirus (nuevo coronavirus, SARS-CoV-2 según OMS) de un grupo de casos de neumonía en la ciudad de Wuhan, provincia de Hubei, China. El SARS-CoV-2 es una nueva cepa de coronavirus que no se ha identificado previamente en humanos. Los casos iniciales descritos en Wuhan estaban vinculados al mercado de mariscos de Hunan en Wuhan (el mercado ha estado cerrado desde el 1 de enero de 2020).
Las autoridades chinas aún están investigando la posible fuente del brote y puede haber surgido de una especie animal, como ha sido el caso de otros coronavirus.
El 30 de enero de 2020, el Director General de la OMS declaró que el brote actual de COVID-19 es una “emergencia de salud pública de interés internacional” (ESPII), con recomendaciones temporales emitidas para todos los países. El 28 de febrero, la OMS elevó la evaluación de riesgos para el brote de COVID-19 internacionalmente de “alta” a “muy alta”.
Al momento, 73 países fuera de China han informado casos confirmados por laboratorio de COVID-19.
Recomendaciones para el Equipo de Salud:
Vigilancia epidemiológica:
El objetivo principal de la vigilancia epidemiológica en la actual situación (etapa de contención) es detectar casos de manera temprana, permitiendo la atención adecuada de los pacientes y la implementación de las medidas de investigación, prevención y control tendientes a reducir el riesgo de diseminación de la infección en la población.
La identificación de casos sospechosos de COVID-19 constituye un evento de notificación obligatoria en el marco de la Ley 15.465 y debe ser notificado en forma inmediata y completa al Sistema Nacional de Vigilancia de la Salud (SNVS2.0) al Grupo de Eventos: Infecciones respiratorias agudas (IRAS), Evento: Sospecha de Virus Emergente. La información a notificar debe ser recopilada de acuerdo a la Ficha de notificación, investigación epidemiológica y pedido de estudios de laboratorio ante caso sospechoso de Nuevo Coronavirus (COVID-19) disponible en Fichas de recolección de datos para la notificación. A su vez, todos los contactos estrechos de un caso confirmado identificados en la investigación epidemiológica, deben notificarse al Grupo de Eventos: Infecciones respiratorias agudas (IRAS), notificación de contactos de caso de COVID-19.
Definición de caso
La definición de caso es dinámica y puede variar según situación epidemiológica.
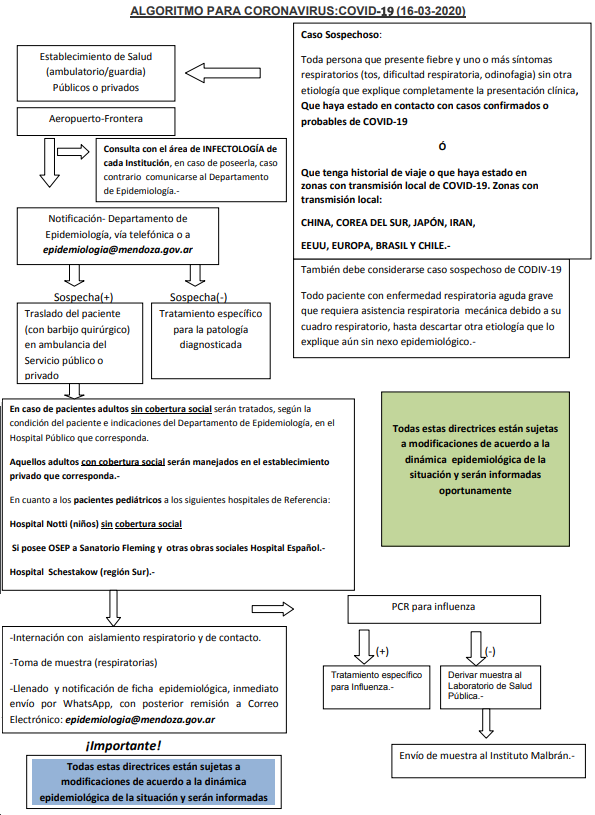
Caso sospechoso
Definición de Caso Sospechoso COVID-19 | 21 de Marzo 2020
TODA PERSONA QUE PRESENTE
Fiebre y uno o más síntomas respiratorios
- Tos
- Odinofagia
- Dificultad respiratoria
sin otra etiología que explique completamente la presentación clínica
Y
En los últimos 14 días
Haya estado en contacto con casos confirmados o probables de COVID-19
Ó
Tenga un historial de viaje fuera del país
También debe considerarse caso sospechoso de COVID-19
Todo paciente con enfermedad respiratoria aguda grave definida como: Neumonía, incluye diagnóstico clínico y radiológico de neumonía + cualquiera de los siguientes:
- Frecuencia respiratoria: >30/min
- Sat O2<93% (aire ambiente)
- Requerimiento de asistencia respiratoria mecánica (ARM)
- Incremento de los infiltrados >50% en 24-48hs
- Alteración de conciencia
- Inestabilidad hemodinámica
- CURB-65 ≧ 2 puntos
- Requerimiento de UTI
y sin otra etiología que explique el cuadro clínico.
NOTA ACLARATORIA: La Argentina presenta casos importados y de transmisión local en conglomerados. Se implementará vigilancia de transmisión comunitaria y en trabajadores de salud en unidades centinelas.
Caso Probable
Caso sospechoso en el que se haya descartado Influenza A y B por PCR y que presente una prueba positiva para pancoronavirus y negativa para los coronavirus MERS-CoV, 229E, OC43, HKU1 y NL63.
Caso confirmado COVID-19
Todo caso sospechoso o probable que presente resultados positivos por rtPCR para SARS CoV-2.
Definición y seguimiento de los contactos
Cuadro clínico
El cuadro clínico, puede incluir un espectro de signos y síntomas con presentación leves como: fiebre y tos, malestar general, rinorrea, odinofagia, asociados o no a síntomas graves como dificultad respiratoria, taquipnea. Pueden presentarse como neumonía intersticial y/o con compromiso del espacio alveolar.
Tratamiento
No existe un tratamiento antiviral específico recomendado para la infección COVID-19. Las personas infectadas con COVID-19 deben recibir atención para aliviar los síntomas. Para casos severos, el tratamiento debe incluir soporte de las funciones vitales.
Para más información sobre recomendaciones generales para el manejo de Infecciones Respiratorias Agudas Graves y sobre envió de muestras, referirse a Guía IRAS 2019.
Ficha de Notificación Coronavirus (descarga)
Definición y seguimiento de los contactos
Acciones ante un caso sospechoso
- Informar inmediata y fehacientemente a la autoridad sanitaria por el medio disponible. NO DEBEN ESPERARSE LOS RESULTADOS DE LABORATORIO PARA EL INICIO DE ACCIONES DE CONTROL.
- Notificar dentro de las 24 horas al Sistema Nacional de Vigilancia de la Salud (SNVS2.0) por parte del personal que asista al paciente y del laboratorio que obtenga, reciba o procese muestras ante la identificación del caso sospechoso.
- Confeccionar de manera completa la ficha de investigación epidemiológica y reportar los datos de la misma en la ficha de notificación originalmente registrada en el SNVS2.0
- Recolectar muestras para el diagnóstico etiológico.
- Aislamiento del paciente.
- Investigación epidemiológica: con el objeto de identificar la fuente de infección y el seguimiento de los contactos.
- Ante la confirmación de un caso: se deben identificar todos los contactos estrechos.
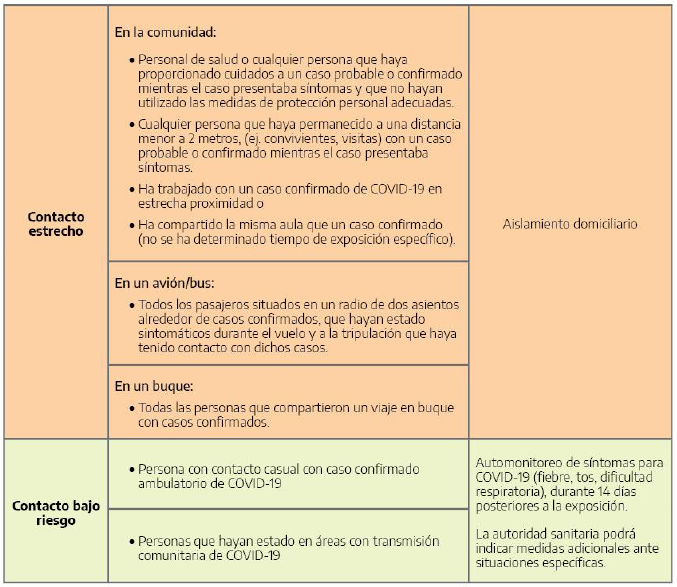
Acciones ante contactos estrechos
Se indicará aislamiento domiciliario a todos los contactos estrechos con monitoreo diario de las autoridades sanitarias durante 14 días (signos y síntomas, incluida fiebre, tos o dificultad para respirar).
El equipo de salud debe indicar:
- Evitar situaciones en las que pudiera entrar en contacto cercano con otras personas (cara a cara a menos de 2 metros). Evitar salir de la casa para asistir a reuniones sociales, trabajo, escuela, casas de culto, transporte público, centros de atención de la salud y atención a personas mayores, eventos deportivos, restaurantes y todas las otras reuniones públicas. También deben evitar recibir visitas en su hogar.
- Que quienes conviven con personas que no son contactos de casos confirmados, eviten situaciones en las que puedan tener contacto cara a cara a menos de 2 metros. No se deben compartir platos, vasos, cubiertos, toallas, almohadas u otros artículos, con otras personas en el hogar. Después de usar estos artículos, deben lavarse minuciosamente.
- Cubrirse la boca y la nariz con un pañuelo descartable al toser o estornudar, o utilizar el pliegue del codo. Los pañuelos usados deben tirarse en un tacho de basura.
- Lavarse las manos de manera frecuente con agua y jabón durante al menos 60 segundos. Puede usar un desinfectante de manos si no hay agua y jabón disponibles.
- Que no es necesario utilizar barbijos mientras la persona se encuentre asintomática.
- Ventilar regularmente los ambientes.
- Desinfectar superficies comunes como mesa, escritorios, mesadas, etc., con una solución de agua e hipoclorito de sodio (colocar 100 ml de lavandina de uso doméstico en 10 litros de agua).
- Evitar viajes.
La autoridad sanitaria puede evaluar la necesidad de realizar PCR en tiempo real para COVID-19 en muestra de hisopado nasofaríngeo, 48 a 72 horas previas a la finalización del aislamiento (14 días), para el alta definitiva.
Situación Epidemiológica
El 31 de diciembre de 2019, China notificó la detección de casos confirmados por laboratorio de una nueva infección por coronavirus (COVID-19) que posteriormente fueron confirmados en varios países de distintos continentes. La evolución de este brote motivó la declaración de la OMS de una emergencia de salud pública de importancia internacional (ESPII).
Para consultar información actualizada sobre número de casos detectados, fallecidos y la localización de los mismos, referirse a (Reportes de Situación OMS- sólo en inglés).
A la fecha, la Organización Mundial de la Salud continúa la investigación sobre el nuevo patógeno y el espectro de manifestaciones que pueda causar, la fuente de infección, el modo de transmisión, el periodo de incubación, la gravedad de la enfermedad y las medidas específicas de control.
La evidencia actual sugiere que la propagación de persona a persona está ocurriendo, incluso entre los trabajadores de la salud que atienden a pacientes enfermos de COVID-19, lo que sería consistente con lo que se sabe sobre otros patógenos similares como el SARS y el coronavirus causante del MERS- CoV. Aunque la ocurrencia de casos importados en Argentina es posible, la probabilidad de transmisión sostenida de persona a persona en el país es considerada baja.
Declaración de la OMS
El 30 de enero de 2020, el Director General de la OMS declaró que el brote del nuevo coronavirus constituye una emergencia de salud pública de importancia internacional (ESPII) en el marco del Reglamento Sanitario Internacional. Con la consecuente emisión de recomendaciones tanto para el país donde se está produciendo el evento, como para el resto de los países y a la comunidad global. Donde se destacan que se espera que una mayor exportación internacional de casos pueda aparecer en cualquier país. Por lo tanto, todos los países deben estar preparados para la contención, incluida la vigilancia activa, la detección temprana, el aislamiento y el manejo de casos, el seguimiento de contactos y la prevención de la propagación de la infección por COVID-19, y compartir datos completos con la OMS.
Vigilancia
El objetivo principal de la vigilancia epidemiológica en la actual situación es detectar de manera temprana casos, permitiendo la atención adecuada de los pacientes y la implementación de las medidas de investigación, prevención y control tendientes a reducir el riesgo de diseminación de la infección en la población.
La vigilancia del nuevo COVID-19 se inscribe en la vigilancia de las infecciones respiratorias agudas, en la que el país tiene una importante experiencia y la que cuenta actualmente con una estructura que incluye las servicios de atención de los distintos subsectores, las áreas de epidemiología locales, provinciales y nacional, la red nacional de laboratorios de influenza y otros virus respiratorios, laboratorios privados con capacidad para el diagnóstico, los laboratorios nacionales dependientes de la ANLIS, entre otros. Todos ellos participan de manera activa del Sistema Nacional de Vigilancia de la Salud, que permite la comunicación en tiempo real entre los actores intervinientes con responsabilidad sanitaria de manera simultánea y desde cualquier lugar del territorio argentino, contando con un sistema de alertas inmediatas ante la notificación de casos y el reporte de resultados de laboratorio, todo bajo estrictas medidas de
seguridad informática y protección de la confidencialidad de los datos.
Desde el punto de vista normativo, la identificación de casos sospechosos de COVID-19 constituye un evento de notificación obligatoria en el marco de la Ley 15465 y debe ser notificado en forma inmediata y completa al Sistema Nacional de Vigilancia de la Salud (SNVS2.0)1 al Grupo de Eventos: Infecciones respiratorias agudas (IRAS), Evento Sospecha de Virus Emergente.
La información a notificar debe ser recopilada de acuerdo a la Ficha de notificación, investigación epidemiológica y pedido de estudios de laboratorio ante caso sospechoso de Nuevo Coronavirus (COVID-19) disponible en https://www.argentina.gob.ar/salud/epidemiologia/fichas
Organización Asistencial
La organización del servicio de salud incluye:
• Educación del personal del centro de salud, pacientes y visitantes;
• Carteles con instrucciones para los pacientes y acompañantes.
Triage
Se recomienda realizar triage en el ingreso de pacientes (guardia/sala de espera/orientación) para la búsqueda y atención rápida de casos sospechosos. El agente de salud que realiza el triage, deberá informar la presencia del caso al personal del hospital destinado al manejo de los mismos.
Evaluación de Triage
Identificar personas con cuadro respiratorio más
• Antecedentes de viaje a China en los últimos 14 días, y/ó
• Contacto estrecho de casos sospechoso o confirmado de COVID-19
Manejo de Casos
Aislamiento de Pacientes Sintomáticos y Medidas de Protección Personal
. Ambulatorio (consulta inicial)
Debido a que la dinámica de transmisión aún no se ha determinado, se debe proveer al paciente de un barbijo quirúrgico
tan pronto como se identifique explicando el uso del mismo. La evaluación se deberá realizar en una habitación privada
con ventilación adecuada y con la puerta cerrada, idealmente destinada para estos casos. Para salas generales se
considera adecuada una ventilación natural de 60 L/s por paciente. El personal de atención médica que ingresa a la
habitación debe usar las medidas habituales de precaución estándar, de contacto y para transmisión por gota:
• Precauciones estándar y de contacto:
– Higiene de manos; de acuerdo a las recomendaciones de la OMS
– Uso de guantes,
– Barbijo quirúrgico (se deben colocar y retirar fuera de la habitación del paciente, descartarlo en el lugar apropiado),
– Se debe realizar la higiene de manos luego de retirarse los elementos de protección personal.
– Protección para los ojos o máscara facial, dependiendo de la exposición anticipada;
– Prácticas seguras de inyección o extracción de sangre.
– Para más información en control de infecciones consultar:
Prevención y Control de Infecciones Asociadas a la Atención de la Salud
Además, los equipos o elementos en el entorno del paciente que puedan haber sido contaminados con fluidos corporales infecciosos deben manipularse de manera que se evite la transmisión de agentes infecciosos (por ejemplo, use guantes para contacto directo, descarte equipos muy sucios en contenedores adecuados, limpie y desinfecte o esterilice adecuadamente equipo reutilizable antes de usar en otro paciente). La extensión de la aplicación de las precauciones estándar durante el cuidado del paciente está determinada por la naturaleza de la interacción entre el
personal de salud, el paciente y el grado de exposición anticipada a la sangre o los fluidos corporales.
b. Internación
La OMS, recomienda que a todos los pacientes sospechosos se les realice aislamiento en centros hospitalarios. Esto implica la internación, hasta que los resultados de laboratorio confirmen o descarten el diagnóstico. En los casos confirmados se mantendrá el aislamiento hasta que el paciente se encuentre asintomático. (esta recomendación puede modificarse de acuerdo a la situación)
El aislamiento recomendado es principalmente de contacto y transmisión por gota:
• Colocar al paciente en habitación individual (de ser posible con baño privado), con ventilación adecuada
– Cuando no haya habitaciones individuales disponibles, los pacientes sospechosos de estar infectado con COVID-19 pueden ser agrupados;
– Todas las camas de los pacientes deben colocarse al menos a 1 m de distancia independientemente de si se sospecha que tienen infección por COVID-19
• Donde sea posible, los casos sospechosos o confirmados deberían ser asistidos por un equipo de trabajadores sanitarios designados para atenderlos de forma exclusiva, para reducir el riesgo de diseminación.
• Proporcionar barbijo quirúrgico al paciente para cualquier desplazamiento fuera de la habitación.
• Higiene de manos; de acuerdo a las recomendaciones de la OMS
• Uso de guantes
• Barbijo quirúrgico, para todas las interacciones que puedan involucrar el contacto con el paciente o áreas potencialmente contaminadas en el entorno del paciente
• Protección para los ojos o máscara facial
• Prácticas seguras de inyección o extracción de sangre.
La OMS recomienda el uso de respiradores N95 o de nivel superior para los procedimientos invasivos que pueden provocar aerosolización (tales como intubación, toma de muestras respiratorias o aspiración de secreciones). En el resto de las situaciones, sólo indica precaución de transmisión por gotas y aislamiento de contacto.
El aislamiento del paciente se mantendrá durante el periodo sintomático. Esta recomendación puede modificarse según nuevas evidencias.
Medidas de Desinfección
Se debe realizar la limpieza y desinfección de las superficies con las que ha estado en contacto el paciente. La limpieza y desinfección se realizará con un desinfectante incluido en la política de limpieza y desinfección del centrosanitario o con una solución de hipoclorito sódico que contenga 1000 ppm de cloro activo (dilución 1:50 de lavandina con concentración 40-50 gr/litro preparada recientemente). Estos virus se inactivan tras 5 minutos de contacto con desinfectantes de uso habitual como lavandina doméstica. El personal de limpieza utilizará equipo de protección individual adecuado para la prevención de infección por microorganismos transmitidos por gotas y por contacto que incluya: bata impermeable, barbijo, guantes y protección ocular de montura integral.
Notificación
Los contactos estrechos y de buques, deberán permanecer bajo monitoreo activo durante 14 días a partir del último día de exposición y deberán ser notificados a través del Sistema Nacional de Vigilancia de la Salud por SNVS 2.0. (Ante dudas acerca de cómo notificar al SNVS consulte en www.argentina.gob.ar/salud/epidemiologia al Grupo de Eventos: Infecciones respiratorias agudas (IRAS), Evento: Sospecha de Virus Emergente en seguimiento de contactos y los sucesivos seguimientos se informan a través de la sección Documentos consignando las variables básicas del mismo
(fecha y hora de la comunicación, estado de salud relevado, nombre del agente que realizó el seguimiento).
Diagnóstico de Laboratorio
Importante:
• Solo se procesaran muestras que cumplan con la definición de caso sospechoso.
• Se debe remitir la muestra con los datos completos según Ficha de notificación, investigación epidemiológica y pedido de estudios de laboratorio
• El caso y los estudios de laboratorio deberán notificarse al Sistema Nacional de Vigilancia de la Salud por SNVS 2.0
Toma de Muestras
Los laboratorios deben continuar utilizando el algoritmo de influenza recomendado por la OPS para la vigilancia de influenza de rutina y los casos de IRAG e IRAG inusual. El Laboratorio debe reunir condiciones de Nivel de Bioseguridad 2 (BSL2) y poseer una Cabina de Seguridad Biológica tipo 2 certificada.
Ante un caso sospechoso, se deberá en primer lugar descartar Influenza por técnica de PCR. En aquellas jurisdicciones que cuenten con laboratorio capacitado para realizar diagnóstico de Influenza por PCR, se enviará la muestra a dicho laboratorio, para descartar Influenza en primera instancia.
Ante un resultado negativo para Influenza (por PCR), o las muestras de jurisdicciones que no cuentan con laboratorios capacitados para realizar diagnóstico de influenza por PCR, se derivaran, a través del componente laboratorio del SNVS 2.0 al Laboratorio Nacional de Referencia y Centro Nacional de Influenza de OMS: Servicio Virosis Respiratorias, INEI- ANLIS “Carlos G. Malbrán”, para que se realice la caracterización viral correspondiente.
Indispensable enviar con ficha de notificación completa.
Las muestras deben ser recolectadas por personal capacitado y teniendo en cuenta todas las instrucciones de bioseguridad y el equipo de protección personal apropiado para virus respiratorios (medidas de precaución para transmisión respiratoria).
Las muestras recomendadas son aquellas del tracto respiratorio bajo, incluyendo esputo, lavado broncoalveolar y aspirado traqueal (siempre que sea posible). De no ser posible la toma de estas muestras, podrán remitirse muestras del tracto respiratorio superior, como ser hisopado nasofaríngeo combinado con un hisopado orofaríngeo (los hisopos deben colocarse y transportarse en el mismo tubo con medio de transporte viral o 2 cc de solución fisiológica).
Tratamiento
No existe un tratamiento antiviral específico recomendado para la infección COVID-19. Las personas infectadas con COVID-19 deben recibir atención para aliviar los síntomas. Para casos severos, el tratamiento debe incluir soporte de las funciones vitales.
Para más información sobre recomendaciones generales para el manejo de Infecciones Respiratorias Agudas Graves y sobre envió de muestras, referirse a Guía IRAS 2019
Enlaces de interés
https://www.argentina.gob.ar/salud/nuevocoronavirus
OMS
https://www.who.int/emergencies/diseases/novel-coronavirus-2019
https://www.who.int/emergencies/diseases/novel-coronavirus-2019/technical-guidance
Centros para el Control y Prevención de Enfermedades (CDC)
Centros para el Control y Prevención de Enfermedades Europeo (CDCE)
Gobierno de Reino Unido
Mapas interactivos
(https://gisanddata.maps.arcgis.com/apps/opsdashboard/index.html#/bda7594740fd40299423467b48e9ecf6
https://www.google.com/maps/d/u/0/viewer?mid=1S0vCi3BA-7DOCS13MomK7KebkPsvYl8C&ll=31.1903631733522
42%2C-24.994346223456205&z=2


